Historiaa
Marfan -oireyhtymä (syndroma) määritellään perinnölliseksi sidekudoksen häiriöksi. Sidekudosta on kaikissa elimissä, erityisesti luustossa ja ligamenteissa, silmissä, sydämessä ja verisuonissa, keuhkoissa ja aivoa sekä selkäydintä peittävässä säiekalvossa. Oireyhtymä on saanut nimensä rans-kalaisen lastenlääkärin Antoine Marfanin mukaan vuonna 1896 kuvatessaan tyttöä, jonka kädet, ja-lat, sormet ja varpaat olivat suhteettoman pitkät ja ohuet ja jonka selkäranka kaareutui epänormaa-listi. Tähän oireyhtymään liittyen vuonna 1943 kuvattiin nousevan aortan pullistuma ja vuonna 1955 julkaistiin laaja verenkiertojärjestelmän kuvaus.
Ennuste
Aikaisemmin keskimääräinen odotettavissa oleva elinikä oli noin 30 vuotta. Koska merkittävimmät elinikään vaikuttavat seikat tässä oireyhtymässä liittyvät sydämeen ja verenkiertojärjestelmään, oli tehostuneella lääkehoidolla ja 1960 –luvulla alkaneella avosydänkirurgialla huomattava vaikutus ennusteeseen: keskimääräinen odotettavissa oleva elinikä 1970 –luvulla oli noin 45 vuotta, 1990 –luvun alussa noin 60 vuotta ja nykyisin noin 70 vuotta. Lisääntynyt tietoisuus oireyhtymästä, var-hainen diagnostiikka, huolellinen hoito, lääkkeellisen hoidon ja kirurgisten menetelmien jatkuva paraneminen ovat suuresti parantaneet ennustetta ja pidentäneet ennustetta.
Ilmentymät
Hiippaläppä. Lähes 90 prosentilla Marfan –oireyhtymää sairastavista on verenkiertojärjestelmän sairaus. Sydämen läpät ovat hienorakenteisia pieniä kudosliuskoja, jotka ohjaavat veren virtausta oikeaan suuntaan. Useimmiten Marfan –oireyhtymässä läppäpurjeiden ja sen tukirakenteen koostu-mus on epänormaali. Hiippaläpässä läppäpurjeet voivat pullistua taaksepäin sydämen vasemman kammion supistuessa. Tätä epänormaalia liikettä sanotaan hiippaläpän prolapsiksi ja se esiintyy noin 75 prosentilla Marfan –oireyhtymän potilaista. Toisaalta hiippaläpän prolapsia esiintyy keski-määrin 5 prosentilla väestöstä ja useimmilla prolapoitunut hiippaläppä ei vuoda. Noin kolmannek-sella sekä Marfan –oireyhtymän että normaaliväestön ihmisistä prolapoitunut hiippaläppä vuotaa. Vähäisen läppävuodon sydän pystyy kompensoimaan varsin hyvin eikä oireita ei ole. Läppävuodon lisääntyessä sydämen kompensaatiomekanismit eivät riitä ja oireita alkaa esiintyä epäsäännöllisenä sydämen sykkeenä, hengästyneisyytenä ja fyysisen suorituskyvyn alentumisena.
Sydänlihas ja sepelvaltimot. Sydänlihaksessa ja sydänlihakseen verta tuovissa sepelvaltimoissa saattaa kehittyä Marfan –oireyhtymään suoraan liittyviä ongelmia. Sydänläpän vuoto on kuitenkin yleisin syy sydänlihaksen vaurioitumiseen. Marfan –oireyhtymän potilailla on sama vaara kuin muillakin ihmisillä kehittää valtimonkovetustauti ja korkeaa verenpainetta, jotka molemmat syyt voivat johtaa sydänsairauteen.
Aortta. Verisuoniin kuuluvat valtimot, laskimot ja pienet hiussuonet niiden välissä. Veri virtaa valtimoissa pois sydämestä ja palaa sinne laskimoissa. Marfan –oireyhtymä vaikuttaa pääasiassa suurimpaan valtimoon, aorttaan. Aortta lähtee suoraan vasemmasta kammiosta ja kaiken sydämestä pumpatun veren on ensin virrattava tähän valtimoon. Sydämestä poispäin edetessään aortta jakautuu suuriin valtimoihin, jotka kuljettavat happirikasta verta koko kehoon. Aorttaläppä sijaitsee vasem-man kammion ja aortan välissä estäen jo sydämestä ulos pumpatun veren vuotamasta takaisin sydä-meen. Aortan seinämä koostuu kolmesta osasta: (1) ohuesta yhden solun paksuisesta sisäkerrok- sesta (intima), (2) paksusta joustavasta keskikerroksesta (media), ja (3) vahvasta ulkokerroksesta (adventitia). Marfan –oireyhtymässä keskikerros on tavallista heikompi.
Aortan seinämään kohdistuu sydämen supistumisesta aiheutuva jatkuvasti vaihteleva painerasitus. Se voi aiheuttaa aortan laajentumisen (dilataatio) erityisesti sen 5-10 cm matkalla lähtökohdastaan.
Aortan laajentumisen seurauksena aorttaläppää tukevan rakennelman muuttuessa läppäpurjeet eivät enää täysin sulje aorttaa. Tästä seuraa, että veri virtaa takaisin sydämeen sydänlyöntien välillä. Sy-dämen vasen kammio joutuu työskentelemään enemmän pumpatakseen verta. Sydämen kompen-saatiomekanismien käydessä riittämättömiksi oireina alkaa esiintyä hengenahdistusta ja rasituksen siedon alentumista ja myöhemmässä vaiheessa pyörtymistä, rytmihäiriöitä ja rintakipuja.
Aortan laajentumisen eteneminen altistaa aortan seinämän sisäkerroksen repeytymiseen, joka repey-tyminen voi edetä nopeasti heikentyneeseen keskikerrokseen (dissektio). Repeämän synnyttyä pum-patun veren voima voi irrottaa keskikerrosta muodostaen epänormaalin toisen kanavan (false lumen), jonka läpi veri pääsee virtaamaan. Siihen liittyy yleensä kova kipu rinnan etuosassa, kaulal-la ja selässä. Lopuksi epänormaalin kanavan toisessa päässä syntyy toinen repeämä joko sisäänpäin, jolloin veri virtaa takaisin aorttaan, tai ulospäin aiheuttaen verenvuodon kehoon.
Ennaltaehkäisy
Marfan –oireyhtymää sairastavaa henkilöä hoitavan henkilökunnan tulisi olla asiaan hyvin pereh-tynyt. Toistaiseksi sairauteen ei ole parannuskeinoa, mutta säännöllisillä tarkastuksilla ja huolelli-sella lääkkeellisellä hoidolla ennustetta ja odotettavissa olevaa elinikää voidaan parantaa.
Säännölliset tarkastukset. Verenkiertojärjestelmän pettäminen on tärkein ennusteeseen ja elin-ikään vaikuttava seikka. Mikäli vakavia verenkiertojärjestelmän ongelmia ei ole, lääkärintarkastus kerran vuodessa on riittävä. Tuolloin kaikuluotauksen (ultraääni) avulla voidaan tutkia sydämen ja sydänläppien toimintaa sekä aortan kokoa. Merkittävän sydänäänen tai aortan laajentumisen havait-seminen saattaa merkitä lääkärissäkäyntien lisäämistä. Sähköinen sydänkäyrä (EKG-eletrokardio-grammi) kuuluu niinikään normaaliin tutkimuksiin. Verenpaineen hoito. Verenpaineen alentamista suositellaan ja siten aortan seinämään kohdistuvaa painevoimaa saadaan alennettua. Tällä tavalla voidaan estää tai hidastaa aortan laajenemista ja vä-hentää aortan dissektion mahdollisuutta. Ensisijaisena lääkkeenä pidetään ns. beta-salpaajia. Mikäli niiden käyttöön liittyy sivuvaikutuksia tai ne eivät sovellu käytettäväksi astman vuoksi, suositellaan kalsiumsalpaajia vaihtoehtoiseksi lääkitykseksi. Angiotensiinikonvertaasin estäjät (ACE-estäjät) voivat myös tulla kyseeseen.
Antibioottiprofylaksia. Ennaltaehkäisevästi suositellaan antibiootin käyttöä esim. hammastoimen-piteissä vähentämään tulehdusriskiä henkilöillä, joilla on todettu hiippaläpän prolapsi tai joilla on sydämen tekoläppä.
Liikunta. Fyysinen rasitus voidaan luokitella useiden ominaisuuksien mukaisesti. Aerobisessa aktiviteetissa vallitsee tasapaino kehon kyvyssä tarjota happea lihaksistolle ja lihaksiston hapen-tarpeen välillä. Anaerobisessa aktiviteetissa happea on riittämättömästi ja se johtaa solujen sisäisten voimavarojen käyttöönottoon. Anaerobinen aktiviteetti sisältää tavallisesti suurta voiman käyttöä ja on siten kudoksia ja verenkiertojärjestelmää rasittavaa. Kun lihas supistuu sen täyden liikeradan verran, kutsutaan liikettä isokineettiseksi (esim. pallonheitto, juoksu). Isometrisessa aktiviteetissa lihas ainoastaan supistuu ilman liikettä (esim. painonnosto). Verenpaineen nousu on merkittäväm-pää isometrisessa aktiviteetissa rasittaen täten sydäntä ja etenkin aorttaa. Useimmat fyysiset akti-viteetit sisältävät sekä isokineettista ja isometrista lihastyöskentelyä että aerobista ja anaerobista energian käyttöä. Lihastyöskentelyn ja energiankäytön keskinäinen suhde määrää aktiviteetin luonteen, so. rasittavuuden. Aortan seinämään kohdistuvan painevaikutuksen vähentämiseksi tulisi välttää voimakasta fyysistä rasitusta. Kontaktiurheilulajeja tulisi niinikään välttää (esim. jalkapallo, koripallo, jääkiekko), sillä riski aortan vaurioitumiseen on olemassa.
Aiheet kirurgiseen hoitoon
Sydänläpät. Säännöllisten vuotuisten tarkastusten yhteydessä sydämen ja aortan ultraäänitutkimus on yksinkertainen ja vaivaton sekä informatiivinen toimenpide. Sillä voidaan arvioida sydänläppien toiminta ja rakenne sekä selvittää syy läppävikaan. Sydämen ultraäänitutkimuksella voidaan selvit-tää myös sydämen toiminta määrittämällä sen supistumiskyky ja mitata sydämen eri lokeroiden kokoja ja seinämien paksuuksia sekä määrittää eri lokeroiden paineolosuhteita. Näistä tiedoista voi-daan tehdä johtopäätöksiä läppävian merkityksellisyyttä arvioitaessa ja pohdittaessa aihetta leik-kaushoidolle.
Aortta. Marfan –oireyhtymässä ennuste riippuu pääasiassa aortan ja erityisesti aortan tyven kompli-kaatioista. Käytännössä ennaltaehkäisyn tulee kohdistua aortan tyvessä repeämisen ja dissektion es-tämiseen. Kirurgisen tekniikan kehittymisen myötä ennaltaehkäisevää em. kohdan kirurgista hoitoa suositellaan nykyisin hätäleikkauksen sijaan merkittävästi paremman lopputuloksen vuoksi.
Mikäli ultraäänitutkimuksessa on todettu aortan merkittävää laajentumista, suoritetaan tuolloin aortan kuvantaminen tietokonetomografialla (CT-computer tomography) tai magneettitutkimuksella (MRI-magnetic resonance imaging). Normaalisti aortta on alkuosastaan halkaisijaltaan 25-30 mm. Aortan tyven laajentuminen todetaan lähes 90 prosentilla Marfan –oireyhtymää sairastavista ja dissektio esiintyy ⅓ – ⅔:lla heistä. Aortan tyven läpimitan kasvu yli 50% normaalista tilastaan (yli 40 mm) johtaa aorttaläpän merkittävään vuotoon ja aortan repeämis- ja dissektioriski alkaa lisään-tyä. Nykyisin kirurgista hoitoa suositellaan aikuisilla tilanteissa, joissa 1) aortan tyven halkaisija on ≥ 55mm ja myös niillä aikuisilla, joilla tiedetään 2) sukuhistoriassa olevan aortan dissektiotaipumus ja joilla aortan tyven halkaisija on ≥ 50mm tai 3) aortan laajenemistaipumus on suuri (> 2 mm vuo-dessa).
Aortan kaaren laajentuminen liittyy useimmiten nousevan aortan sairaustilaan, ja sen sekä laskevan rinta-aortan laajentuma tulee korvata verisuoniproteesilla, mikäli aortan halkaisija on yli 1,5 –ker-taistunut normaalista läpimitastaan.
Päivystysleikkaus tulee kuitenkin kyseeseen nousevan tai laskevan rinta-aortan ja aortan kaaren laajentuman ollessa oireinen. Päivystysleikkaus on myös aiheellinen aortan dissektiossa, jos se käsittää nousevan aortan ja aortan kaaren jatkuen laskevaan rinta-aorttaan (ns. A-tyypin dissektio) (Kuva 1 ja 3). Tämän tyypin dissektioon voi liittyä aortan tyvessä verenvuotoa sydänpussiin, sepel-valtimoiden lähtökohdan ahtautumista, joka johtaa sydäninfarktiin ja aortan kaaressa siitä aivoihin haaroittuvien valtimoiden tukkeutumiseen, jolloin seurauksena voi olla aivohalvaus tai aivokuo-lema. Laskevaa rinta-aorttaa käsittävässä dissektiossa (ns. B-tyypin dissektio) tarkka sairaalaval-vonta ja elintoimintojen seuranta ovat riittävät toimenpiteet (Kuva 2). Päivystysleikkaukseen on kuitenkin aihe tilanteissa, joissa verenvuotoa on todettavissa vapaaseen rinta- tai vatsaonteloon, vatsaontelon elinten tai alaraajojen tila on uhattuna tai jos alaraajoissa on havaittavissa merkkejä halvauksesta (paraplegia).
Leikkaushoito
Marfan –oireyhtymää sairastavien henkilöiden sydän ja verisuonileikkaukset suositellaan suoritet-tavan niissä sairaaloissa, joissa asiantuntemusta on myös itse oireyhtymään.
Hiippaläppä. Hiippaläppävuodon syynä on valtaosassa läpän prolapoituminen ja useimmiten vuo-to saadaan hoidetuksi hiippaläpän omia rakenteita korjaamalla ja säästämällä (mitral valve repair). Vaihtoehtoisesti oma läppä voidaan joutua korvaamaan mekaanisella tekoläpällä (mitral valve replacement).
Aorttaläppä ja aortan tyvi. Jos aorttaläppä vuotaa, aortta on lähes aina merkittävästi laajentunut. Käytännössä vaihdetaan sekä aorttaläppä että alkuosa aorttaa yhdistelmäistutteella (composite graft) (Kuva 4). Siinä aorttaläppä korvataan mekaanisella tekoläpällä ja aortan tyvi verisuoniproteesilla, johon läppäproteesi on jo tehdasasennettu. Ensimmäinen tällainen toimenpide tehtiin jo vuonna 1968.
Koska kaikkien mekaanisten tekoläppien yhteydessä tulee käyttää pysyvää verenohennuslääkitystä, voi niiden käyttöön liittyä komplikaatioita kuten verenvuototaipumus ja tekoläppään liittyvät veren-hyytymät ja tulehdukset. Tämän vuoksi toisena menetelmänä 1980 – ja 1990 –luvulla aloitettiin ns. aorttaläppää säästävä toimenpide, jossa aorttaläppä tuettuna säästetään ja ainoastaan aortan tyvi korvataan verisuoniproteesilla. Tuolloin verenohennuslääkitystä ei tarvita ja em. komplikaatioiden mahdollisuus on vähäisempi. Ns. aorttaläppää säästävää toimenpidettä ei kuitenkaan voida suorit-taa, jos aortan tyvi on huomattavan laajentunut ja aorttaläppä vuotaa runsaasti sitä tukevien raken-teiden jo pettäessä. Kyseistä leikkausmenetelmää on käytetty lisääntyvästi maailmalla ja menetel-mään on tehty parannuksia. Tulokset ovat lupaavia, mutta lisäkokemuksia ollaan yhä hankkimassa.
Mekaanisiin tekoläppiin liittyvien komplikaatiomahdollisuuksien vuoksi vähäisessä määrin on suo-ritettu myös ns. Ross –toimenpidettä: vaurioitunut aorttaläppä ja vain aivan alkuosastaan laajentunut aortta poistetaan ja korvataan potilaan omalla keuhkovaltimoläpän ja keuhkovaltimorungon käsittä-vällä siirteellä, jonka tilalle asetetaan kuolleelta ihmiseltä poistettu ja käsitelty keuhkovaltimoläppä keuhkovaltimoineen tai aorttaläppä lyhyellä mitalla aorttaa (homograft).
Aortta. Aortan kaaren kirurginen korjaus liittyy usein nousevan aortan korvaamiseen verisuonipro-teesilla, joskin pelkän kaaren korjaaminenkin voi tulla kyseeseen. Erityisesti tämän aortan alueen sairaustila on hengenvaarallinen ja sen kirurginen hoito on vaativaa ja riskialtista. Aivojen ja selkä-ytimen suojaamiseksi potilas joudutaan sydänkeuhkokonetta käyttäen jäähdyttämään noin +15 °C asteeseen ja verenkierto pysäyttämään määrätyksi ajaksi. Tämä mahdollistaa aortan kaaren ja siitä aivoihin haarautuvien verisuonten korvaamisen verisuoniproteesilla.
Laskevan rinta-aortan korvaamisessa verisuoniproteesilla joudutaan erityistä huomiota kiinnittä-mään selkäytimen suojaamisessa monin erilaisin menetelmin, jotta alaraajojen halvaustilalta väl-tyttäisiin.
Elämä leikkaushoidon jälkeen
Yhdistelmäistutetta on käytetty yleisesti jo yli 15 vuoden ajan aorttaläpän ja aortan tyven korjaami-seen. Useimmiten muita lisäleikkauksia ei tämän lisäksi tarvita. Jos sen sijaan aortan dissektion vuoksi joudutaan leikkaukseen, on todennäköisyys jatkossa lisäleikkauksiin kasvanut. Leikkaustu-los on parempi, jos leikkaussuunnitelma ja –ajankohta sekä leikkauksen toteutus voidaan suorittaa ennakolta tehdyn suunnitelman mukaisesti. Näissä tilanteissa leikkaus onnistuu yli 95 prosentissa. Mahdollisuus leikkauksesta selviytymiseen kuitenkin heikkenee (80-90%) aortan kaaren korjaus-leikkauksissa ja minkä tahansa aortan kohdan korjauksissa, jos toimenpide joudutaan tekemään päi-vystyksenomaisesti.
Leikkauksen jälkeen sairaalassaoloaika on 7-14 vrk. Tämän jälkeen kotona toipumiseen kuluu aikaa useammasta viikosta muutamaan kuukauteen. Elinikäinen verenohennuslääkitys on välttämätön, jos on päädytty mekaanisen tekoläpän asentamiseen. Tällaiseen lääkitykseen ei kuitenkaan ole tarvetta, jos aorttaa on jouduttu korvaamaan verisuoniproteesilla. Antibioottiprofylaksia tulee kuitenkin muistaa molemmissa tilanteissa esim. ennen hammastoimenpiteitä. Aikaisemmin mainitut säännöl-liset tarkastukset ja liikunnalliset rajoitukset tulee muistaa myös leikkaushoidon jälkeen, sillä niillä seikoilla on edelleen oleellinen merkitys ennusteeseen ja odotettavissa olevaan elinikään.
Kuvaliitteet
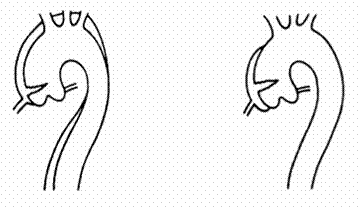
Kuva 1. Aortan A –tyypin dissektio käsittäen koko aortan (vasemmalla) tai ainoastaan nousevan aortan (oikealla).
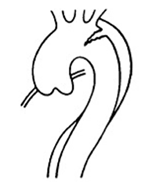
Kuva 2. Aortan B –tyypin dissektiorajoittuu laskevaan rinta-aorttaan.
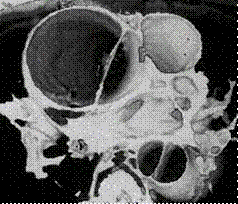
Kuva 3. Poikittainen tietokonetomograkuva aortan A –tyypin dissektiosta nousevassa (vas.) ja laskevassa rinta-aortassa (oik.). Nousevassa aortassa suurempi osa on todellinen ja pienempi on epänormaali (false lumen) kanava, joita erottaa toisistaan aortan seinämästä repeytynyt sisäkalvo.
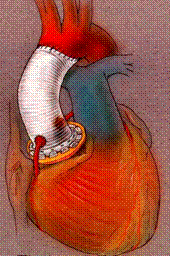
Kuva 4. Nousevan aortan korjaaminen ns. yhdistelmä-istutteella.
Arto Nemlander, dosentti, osastonylilääkäri
Kirurgian klinikka/Sydän- ja thoraxkirurgia, HUS